Rosacea
QUALI SONO LE PRINCIPALI DIFFERENZE RISPETTO ALL’ACNE?
La cute è tipicamente arrossata (l’acne si presenta con un aspetto opaco/ceruleo) e persiste, anzi talvolta peggiora, nell’età adulta, mentre l’acne è prevalentemente tipica dell’età giovanile. Le lesioni elementari nella rosacea escludono completamente i comedoni, siano essi aperti (neri) o chiusi (bianchi) e, solo talvolta in fase acuta, sono presenti piccolissime papule. Può esserci ulcerazione nel tentativo dannoso di rimuovere le lesioni tramite spremitura. Infine la rosacea tendenzialmente si manifesta più frequentemente nei soggetti femminili con fototipo chiaro, mente l’acne, al contrario, predilige il sesso maschile e i fototipi più scuri.
COME E’ POSSIBILE RICONOSCERLA?
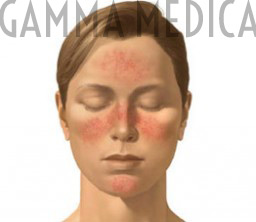
Spesso si manifesta con l’arrossamento di alcune zone tipiche del viso (area peri-nasale, oculare, mentoniera e zigomatica), fino ad evidenziare i piccoli vasi superficiali, con aspetto “a gomitolo” (telangectasia). L’assetto vasale può raggiungere anche organizzazioni cistiche rossastre e fortemente infiammate. La maggior parte delle persone affette da rosacea ignora che si tratti di una condizione patologica definita, diagnosticabile e trattabile. Viene confusa con la cute cosiddetta “sensibile”. I continui episodi di arrossamento e la presenza di calore possono favorire l’infiammazione, mettendo in evidenza o provocando le lesioni.
COSA ACCADE ALLE ZONE COLPITE?
La patologia in fase evoluta trasforma l’area nasale, il naso diviene rosso, irregolare e presenta vasi sanguigni visibilmente dilatati. Se non viene trattata, la deformazione del naso, chiamata “rinofima”, può divenire permanente ed associarsi a gonfiore delle guance. Il rinofima è una complicanza prevalentemente maschile e, in casi gravi, può richiedere l’intervento chirurgico. Anche se l’ingrossamento del naso si verifica a causa di etilismo, in soggetti predisposti, non tutte le persone affette da rosacea abusano di alcol.
Quando c’è un interessamento oculare, si parla di vera e propria rosacea oculare. Circa la metà delle persone con rosacea riferisce bruciore, secchezza e prurito agli occhi (congiuntivite). Questi pazienti possono presentare palpebre arrossate e marcata sensibilità alla luce (fotofobia). I sintomi oculari sono frequentemente confusi con congiuntiviti aspecifiche. E’ molto frequente che la diagnosi di rosacea venga fatta dall’oculista, che provvederà a trattarla adeguatamente per evitare le complicanze più gravi (cheratite rosacea) che compromettono la vista.
QUALI SONO LE CARATTERISTICHE DI INCIDENZA E PREVALENZA?
E’ molto frequente, si è calcolato che nel 2010 almeno 45 milioni di persone al mondo ne erano e sono affette (O.M.S.) E’ prevalente negli adulti (dai 30 ai 50 anni) di sesso femminile e i fototipi scuri non sono colpiti.
QUALI SONO LE CAUSE E I FATTORI DI RISCHIO DELLA ROSACEA?
Non è ancora nota una causa precisa, le ipotesi si orientano su probabili predisposizioni genetiche complicate dall’esposizione solare e dalla presenza di un acaro follicolare (Demodex folliculorum); inoltre le patologie gastrointestinali, il fumo, l’alcool, i cibi piccanti e i trattamenti farmacologici che causano vasodilatazione la complicano. La malattia si aggrava nelle situazioni di stress emotivo.
COME VIENE DIAGNOSTICATA?
Non si richiedono esami specifici in quanto è sufficiente un esame visivo della pelle. In casi rari, può essere necessaria una biopsia ambulatoriale e indolore della cute per confermare la diagnosi, escludendo l’infestazione da Demodex, che può apparire simile alla rosacea. L’esame permette di escludere altre cause quali: infezione da stafilococco, herpes ed impetigini. Gli esami del sangue non sono necessari, sebbene siano in grado di escludere il lupus eritematoso sistemico, altre condizioni autoimmuni e le dermatomiositi, che potrebbero manifestarsi con rossore facciale quale primo segno.
QUALE TERAPIA?
L’approccio terapeutico prevede l’interazione farmacologica, cosmetica ed eventualmente fotodinamica. La detersione è fondamentale perché si tratta di una cute fortemente esposta e sensibile a contaminazioni perché indebolita dal processo infiammatorio. Si utilizzano prodotti che garantiscano una pulizia profonda senza produrre alcuna irritazione. A tale proposito, consigliamo preparati lievemente acidi che rispettino il pH cutaneo (acidi della frutta) oppure preparati con benzoil perossido che contengano anche sostanze lenitive, decongestionanti e prive di alcool. E’ importante applicare una protezione solare alta (SPF 50) con una preferenza per i filtri fisici (minerali). Numerosi casi di rosacea lieve rispondono bene ai peelings di media profondità a basse concentrazioni (acidi glicolico, lattico o salicilico) che hanno un effetto anti-infiammatorio e ridimensionano le lesioni cutanee anche se, per questo trattamento, è necessario attendere la fase remissiva delle lesioni per evitare ulteriori irritazioni.
In relazione alla gravità della rosacea si utilizza terapia antibiotica (tetracicline, minocicline, metronidazolo, acido azelaico) simile a quella valida per l’acne, topica, sistemica o combinata. Si può addizionare l’uso locale di anti-infiammatori come le preparazioni solforate, mentre l’uso di retinoidi peggiora il quadro irritativo. Dopo alcuni mesi di terapia, migliora l’uniformità della pelle ma il rossore localizzato non scompare mai definitivamente. Nel caso di manifestazione oculare sono necessari colliri specifici antibiotici ed antinfiammatori talvolta associati ad antibiotici orali.
La terapia fotodinamica (PDT) è uno dei trattamenti più innovativi, utilizza, a livello topico, un liquido foto-sensibile (acido aminolevulinico) attivato da una luce blu, allo scopo di ridurre l’infiammazione e lesioni migliorando la consistenza della pelle. I trattamenti con laser a luce pulsata sono una valida alternativa al PDT o il suo completamento terapeutico, tuttavia, dopo ogni seduta laser o PDT, è assolutamente vietato esporsi al sole per un periodo che va da uno a tre giorni e comunque è necessario applicare una protezione solare alta.