Oftalmopatia tiroidea
L’OFTALMOPATIA DA MORBO DI BASEDOW-GRAVES O OFTALMOPATIA TIROIDE-CORRELATA
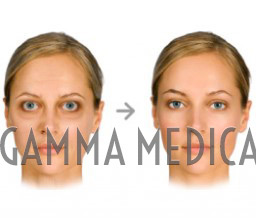
La causa principale dell’Oftalmopatia Tiroidea la più importante è un aumento di produzione di ormone tiroideo (ipertiroidismo) in cui sono coinvolti uno o entrambi gli occhi e talvolta la cute degli arti inferiori. Può presentarsi con il classico esoftalmo tireotossico, causato da una alterazione del sistema immunitario che produce autoanticorpi contro i tessuti, tiroidei e dell’orbita con una marcata variabilità soggettiva regolata da meccanismi autoimmuni non ancora individuati con precisione.
INCIDENZA E PREVALENZA DELLA MALATTIA
Il morbo di Basedow ha una patogenesi parzialmente sconosciuta ed apparentemente non legata a sesso ed età, tuttavia viene riscontrata in prevalenza tra le donne di età compresa fra 20 e 60 anni. Il rapporto dei soggetti colpiti: donna/uomo e di 8 a 1 (O.M.S. 2010).
FATTORI DI RISCHIO
I fumatori ed i pazienti sottoposti a stress e a tossici e radiazioni hanno più probabilità di sviluppare la malattia di Graves anche nelle forme più aggressive.
LE ALTERAZIONI OCULARI
La comparsa delle manifestazioni a livello oculare non è necessariamente in rapporto allo stato della funzionalità tiroidea. Infatti l’oftalmopatia può comparire anche dopo la regolarizzazione della funzione della tiroide o, in alcuni casi, anche in soggetti senza sintomi sistemici dovuti all’ipertiroidismo.
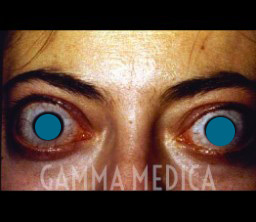
I sintomi oculari variano dipendono dalla fase della malattia (attiva o quiescente): i più frequenti sono sguardo fisso, diminuzione dell’ammiccamento, retrazione delle palpebre, chemosi (gonfiore) e rossore congiuntivale che producono sintomi quali dolori dell’orbita, lacrimazione, irritazione e ipersensibilità alla luce (fotofobia).
L’interessamento dell’occhio nella fase attiva si presenta con una infiammazione e aumento del tessuto grasso retrobulbare che causa protrusione degli occhi verso l’esterno (esoftalmo) e conseguente diminuzione della capacità di chiusura della palpebra superiore. In seguito allo stato infiammatorio dei muscoli extraoculari possono insorgere anche deficit della funzione motoria oculare avvertita spesso con un’insopportabile quanto improvvisa e visione doppia (diplopia).
La diminuzione della chiusura palpebrale e dell’ammiccamento possono causare danni a carico della cornea e della congiuntiva.
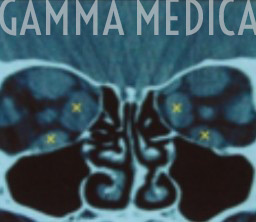
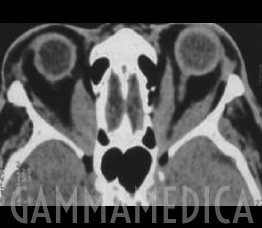
Nei casi più gravi i muscoli extraoculari ispessiti ed il grasso retro orbitario infiammato possono comprimere il nervo ottico determinando una progressiva perdita della vista: in questi casi si parla di neuropatia ottica. Questa fase della malattia viene monitorizzata con la tomografia assiale computerizzata (TAC), Risonanza Magnetica l’ecografia oculare ed il campo visivo.
TRATTAMENTO
La tiroide iperattiva può essere trattata, a seconda dei casi, con radioiodio o con la asportazione della ghiandola, seguita da terapia ormonale sostitutiva. Il trattamento dei sintomi oculari nella fase attiva si basa sulla terapia cortisonica (samministrazione orale ad alte dosi o boli di cortisone).
La cura dell’oftalmopatia varia in relazione alla gravità e alla sintomatologia individuale. Si intraprende immediatamente nella fase acuta per evitare una grave compromissione visiva e ripristinare una condizione estetica e funzionale accettabili.
Terapia medica
- Le forme più lievi di oftalmopatia non vengono trattate: in questi casi può essere sufficiente l’uso di lacrime artificiali come i collirio o gel per umidificare l’occhio e contenere i disagi legati alla mal occlusione.
- Nei soggetti con neuropatia ottica o nelle fasi iniziali di un esoftalmo rapidamente progressivo può essere indicato l’uso di farmaci cortisonici o la radioterapia. Il trattamento cortisonico prevede il controllo degli effetti collaterali, sistemici (ipertensione e iperglicemia) o locali (cataratta o glaucoma).
- Nei casi che presentano diplopia si rende utile la prescrizione temporanea di lenti prismatiche (atte a spostare le immagini). Quando questa misura si rivela insufficiente o se si prevede una disfunzione muscolare irreversibile è necessario intervenire chirurgicamente sui muscoli oculomotori interessati.
Terapia chirurgica
Tutti gli interventi in pazienti ipertiroidei necessitano di una stabilizzazione dell’assetto immunologico e di terapia cortisonica pre e postoperatoria. A seconda dei casi, si praticano diversi atti chirurgici:
A) Intervento chirurgico di decompressione ***
La finalità dell’intervento di decompressione è quella di rimuovere la parete ossea situata fra l’orbita e i seni paranasali, in modo da favorire il drenaggio del grasso infiammato e aumentare lo spazio orbitario per il bulbo oculare che può così rientrare nell’orbita. L’intervento chirurgico di decompressione è indicato in caso di neuropatia ottica da compressione ed in caso di grave esoftalmo con alterazioni corneali.
Si tratta di un intervento con molti rischi e complicanze; le più comuni anche se non frequenti sono : un risultato inadeguato, l’anestesia infraorbitaria, la possibile fuoriuscita del liquido cerebrospinale, disturbi a carico dei seni paranasali e disallineamento dei bulbi oculari con conseguente diplopia.
***Intervento eseguito in ambiente protetto della durata di 2-3 ore, in anestesia generale con ricovero di una notte. Quando abbinata all’intervento di strabismo e/o alla chirurgia palpebrale, la decompressione è l’atto chirurgico che si esegue per primo. Analisi richieste: Azotemia, Glicemia, ECG con referto, Emocromo con formula, Pt, Ptt, INR, T3, T4, TSH, Anticorpi antitiroide.
SCARICA IL CONSENSO INFORMATO >
Lo scopo dell’intervento di strabismo è quello di ridurre o eliminare la visione doppia (diplopia) che si verifica in quei casi in cui gli occhi perdono il loro movimento sincrono. Questa alterazione è causata da uno o più muscoli oculari (di solito il muscolo retto inferiore) che sono interessati da una contrattura fibrosa come conseguenza delle alterazioni dovute all’infiammazione e dall’edema dei muscoli stessi.
L’intervento dura circa 30 minuti, rientra nelle pratiche di chirurgia ambulatoriale ed è eseguito in anestesia locale. In rari casi, può essere necessario un’ulteriore intervento chirurgico chirurgico.
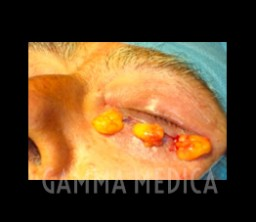
C) Chirurgia palpebrale
I pazienti con morbo di Basedow presentano frequentemente un’apertura palpebrale eccessiva fino alla retrazione, per cui la parte anteriore dell’occhio risulta severamente esposta con conseguente infiammazione oculare. La chirurgia ha la funzione di ripristinare la normale occlusione palpebrale e ridurre lo stato infiammatorio. Spesso viene associata, sia per motivi estetici sia funzionali, all’intervento di blefaroplastica o decompressione grassosa, che permette di ottenere un risultato più efficace.
La chirurgia palpebrale viene normalmente eseguita in chirurgia ambulatoriale ed ha una durata di circa 1 ora