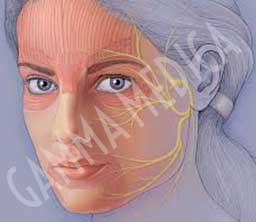
Quando si parla di paralisi del facciale si fa riferimento alla paralisi di una parte del viso causata dal mancato funzionamento del nervo che controlla i muscoli della faccia, in particolare i muscoli intorno agli occhi e alla bocca, talvolta anche causata del freddo (paralisi a frigore).
Il nervo colpito nella paralisi è il nervo facciale, settimo nervo cranico. Questo nervo ha un andamento complesso dal tronco cerebrale per raggiungere i muscoli di espressione responsabili della mimica e funzionalità facciale ed oculare. Il nervo facciale controlla anche la lacrimazione, il gusto e, in una certa misura, l’udito.
Le cause della paralisi facciale
La paralisi del nervo facciale può essere congenita (presente alla nascita) o acquisita. La causa acquisita di paralisi facciale è più frequentemente la paralisi di Bell. Può presentarsi in forma parziale o totale.
La paralisi del facciale si può verificare per diverse cause, la più frequente, la paralisi di Bell, compare improvvisamente e di solito, colpisce un solo lato. Si ritiene sia causata da infiammazione del nervo facciale. Le cause infiammatorie sono ancora incerte, tuttavia ci sono alcune evidenze che le mettono in relazione con la riattivazione del virus herpes simplex o il virus della varicella zoster. La prognosi della paralisi di Bell è molto buona (circa l’85% pieno recupero entro 2/3 mesi), ma ci sono molti pazienti che non hanno una guarigione completa e hanno bisogno di ulteriore supporto e trattamento.
Le lesioni permanenti sono le paralisi che non presentano recupero circa 10 mesi dopo l’insorgenza. Questi pazienti sono indirizzati alla chirurgia plastica per il trattamento individualizzato statico o dinamico.
Altre cause di paralisi sono traumi (10-20%), tumori (5%), ictus cerebrale, diabete . La diagnosi viene fatta con TAC o Risonanza Magnetica che permettono di programmare il trattamento in relazione alla sede, al tipo e all’estensione della lesione.
I sintomi della paralisi facciale
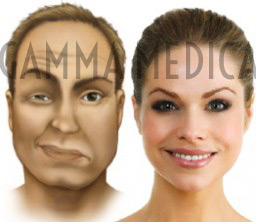
Sono legati al grado di coinvolgimento delle strutture paralizzate: da disfunzioni medio-gravi a paralisi completa senza alcun movimento dei muscoli mimici, con grave asimmetria facciale e complicanze oculari. Spesso è notato da membro della famiglia di un paziente come anomalie del sorriso o cattiva articolazione della parola.
Altri sintomi sono una sensazione di intorpidimento, di formicolio o di trazione del viso e/o della bocca da un lato, la sensibilità ai suoni forti, la eccessiva lacrimazione o la secchezza degli occhi, la difficoltà nella masticazione, mal di testa, dolorabilità retroauricolare e modifiche nel gusto. Di solito colpisce la metà del viso che si presenta appiattita, scomparsa delle rughe sulla fronte, sopracciglio cadente, difficoltà a chiudere l’occhio, l’incapacità di fischiare e l’angolo della bocca abbassato.
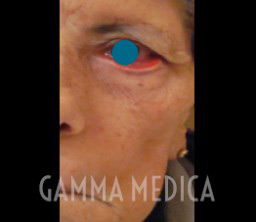
Occhio e paralisi facciale
I segni oculari sono estremamente importanti per le conseguenze, a volte drammatiche, sul bulbo oculare. La palpebra superiore può essere retratta o abbassata e la palpebra inferiore può perdere tono con ectropion (eversione verso l’esterno del margine palpebrale) con il risultato di una lacrimazione eccessiva (spesso insopportabile) e soprattutto, l’incapacità di chiudere l’occhio con l’esposizione della cornea. L’occhio può diventare rosso, la visione risulta offuscata e può essere gravemente danneggiata da una cheratopatia e/o ulcera corneale con perdita della visione utile.
Trattamento della paralisi facciale
La maggior parte dei pazienti può essere trattata con terapia medica domiciliare a base di colliri antibiotici, cicatrizzanti e pomate per lubrificare per compensare il deficit di occlusione palpebrale. La terapia generale si basa sull’uso di cortisonici e/o antivirali.
Per alcuni casi con retrazione della palpebra superiore può essere utile il Botox (tossina botulinica A), che paralizza i muscoli della palpebra superiore migliorando la chiusura dell’occhio (ptosi farmacologica) per evitare una grave cheratopatia.
Un rimedio domestico per alleviare i fastidi può essere quello di applicare un panno imbevuto di acqua tiepida sul viso o utilizzare una mascherina per ristabilire il microclima caldo umido ed alleviare i fastidi.
- Esercizi di fisioterapia: massaggiare ed esercitare i muscoli del viso secondo il protocollo di un fisioterapista al fine di aiutare o rilassare la muscolatura facciale.
- Radiofrequenza e trattamenti laser: di notevole aiuto per stimolare il collagene e tonificare il sistema cutaneo gravemente rilassato.
- Lipofilling con effetto volumetrico e rivitalizzante
La chirurgia per la paralisi del nervo facciale
La chirurgia è necessaria per proteggere l’occhio dalla chiusura incompleta, per migliorare la simmetria, al fine di migliorare non solo l’estetica, ma contribuire al corretto funzionamento delle palpebre e della faccia. Non tutti i casi di paralisi facciale richiedono un intervento chirurgico (come la paralisi di Bell che può migliorare spontaneamente).
La paralisi del muscolo orbicolare dell’occhio è di gran lunga la conseguenza più grave della paralisi del nervo facciale. Il muscolo può presentare una diversa sintomatologia (contrazione o paralisi) che consente di scegliere tra varie opzioni chirurgiche. La gravità dei problemi oculari risultante è correlata al grado e la durata di questa paralisi. L’obiettivo primario dell’ oculista è quello di proteggere la cornea e secondariamente le anomalie lacrimali. Il fattore più importante per determinare la strategia terapeutica è stabilire se la paralisi è temporaneo o permanente.
Per una paralisi temporanea di solito è sufficiente una terapia farmacologica conservativa. Nei casi di paralisi permanente, la chirurgia del muscolo orbicolare finalizzata ad ottenere una chiusura della palpebra è indicata per i casi medio-gravi ed è, di solito, programmata in combinazione con interventi sul sopracciglio, lifting medio-facciale ed in casi particolari con il sollevamento dell’angolo della bocca.
Procedure chirurgiche per il trattamento della paralisi facciale
Tarsorrafia laterale
Si tratta della chiusura chirurgica della porzione esterna delle palpebre per ridurne la lunghezza e migliorarne la chiusura. Solitamente si tratta di un intervento di emergenza. Non è la procedura riabilitativo di scelta e ha modesti risultati estetici oltre a limitare il campo visivo dal lato della chirurgia ed è riservata a casi particolari.
Linguetta tarsale laterale o “Lateral Tarsal Strip”
Si esegue con una trazione laterale della palpebra inferiore per compensare la flaccidità e l’ectropion palpebrale. La palpebra inferiore viene accorciata e suturata più in alto per migliorare la chiusura delle palpebre e il comfort.
Tarsorrafia laterale + Linguetta tarsale laterale
È una procedura combinata utilizzata quando la lassità della palpebra inferiore è marcata e la situazione corneale è particolarmente grave. L’obiettivo è quello di mettere in sicurezza il bulbo oculare da gravi complicazioni. Si possono utilizzare tecniche di rinforzo con cartilagine del padiglione auricolare esterno del paziente stesso.
Impianto di peso d’oro nella palpebra superiore
È utile per migliorare la chiusura della palpebra superiore, si ottiene con il posizionamento di un peso d’oro nella palpebra; questo impianto eterologo può essere soggetto a dislocazione o estrusione. Una valida alternativa può essere l’indebolimento dei muscoli contratti della palpebra superiore che ne impediscono la chiusura.
Ptosi della palpebra superiore e del sopracciglio
Ci sono diverse opzioni per migliorare la posizione della palpebra e/o del sopracciglio abbassati. Alcune di queste procedure vengono eseguite direttamente sul sopracciglio e sulla palpebra superiore, mentre altre, più complesse, vengono effettuate con trazione a livello della fronte o del cuoio capelluto.
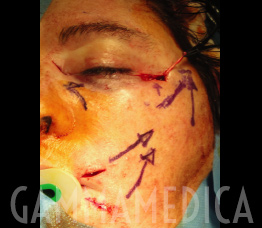
Chirurgia della faccia
Lo scopo della chirurgia plastica è di ripristinare la funzione quando viene utilizzata una procedura”dinamica” o il solo sollevamento dell’area paralizzata in caso di chirurgia cosiddetta “statica”.
Le procedure dinamiche di maggior successo sono gli interventi di anastomosi nervosa da strutture nervose controlaterali o il lembo di muscolo temporale omolaterale.
Le procedure statiche sono molto simili alle tecniche di lifting facciale.
I muscoli della faccia paralizzati possono essere sollevati per aiutare a migliorare la posizione della palpebra inferiore e la simmetria tra i due lati del viso, contribuendo a ripristinare l’anatomia e l’apertura della bocca. Di solito l’intervento si esegue in anestesia generale con gli stessi tempi e caratteristiche di un lifting per la faccia.
Dopo aver subito una procedura chirurgica di lifting facciale il paziente viene controllato per una notte e dimesso la mattina successiva. Durante il periodo di osservazione vengono eseguiti frequenti controlli per valutare lo sviluppo di accumuli di ematomi sottocutanei che potrebbero richiedere un reintervento. Per prevenire la formazione di ematomi, i pazienti devono evitare l’uso di alcool e droghe e riferire dell’assunzione di farmaci anticoagulanti/antiaggreganti come aspirina, ibuprofene, clopidogrel (Plavix) etc. I fumatori possono avere gravi problemi di cicatrizzazione delle ferite. In generale, le procedure di lifting sono ben tollerate anche se possono avere complicanze importanti. Dopo aver eseguito questo tipo di interventi, saranno necessarie 4-6 settimane per il recupero completo e per riprendere le normali relazioni sociali.
Attualmente il trattamento combinato (palpebre + procedure statiche) è indicato per i casi di grave asimmetria, al fine evitare l’alta percentuale di recidive degli interventi sulle palpebre e migliorare, per quanto possibile, la situazione estetica oculare e facciale.
Il tipo e la durata dell’intervento vengono valutati in relazione ad ogni singolo caso clinico:
- Interventi sulle palpebre ½ ora – 1 ora ambulatoriale
- Interventi di lifting facciale 2 – 3 ore con ricovero
- Azotemia
- Glicemia
- Elettrocardiogramma con referto
- Emocromo con formula
- Pt
- Ptt
- INR
Sindrome da lacrima di coccodrillo
È una sequela di paralisi del nervo facciale in fase di rigenerazione che determina una anomala correlazione nervosa tra la ghiandola lacrimale e i muscoli della masticazione con conseguente lacrimazione paradossa durante l’apertura della bocca. Per il suo trattamento può essere utilizzata la tossina botulinica (tipo A) con infiltrazioni a livello della ghiandola lacrimale e dei muscoli facciali. Altre sequele dovute a rigenerazione aberrante, anche a notevole distanza, sono spasmi isolati della regione perioculare e della faccia.
Il Dott. Garzione è disponibile per valutare la necessità di interventi chirugici in caso di paralisi del nervo facciale.
È possibile richiedere un appuntamento presso una delle nostre sedi ai seguenti contatti:
Sede di Roma | Sede di Salerno |